RETINA Y VÍTREO
La retina es el tejido neural que recubre la superficie interior del ojo, como si este fuera una habitación y la retina el papel pintado.
La retina no es un tejido normal, sino un trocito de cerebro encargado de recoger las imágenes. Al estar compuesto por células cerebrales, organizadas en capas muy estructuradas, cualquier cosa que la afecte supondrá un problema visual grave.
Más información en nuestro blog:
¿Cuáles son las principales causas de enfermedad de la retina y cómo detectarlas?
Miopía magna o alta miopía: cuáles son sus síntomas y cómo se trata
solicita una cita online
Es muy fácil. Solo tienes que rellenar el formulario y enviarlo. Una de nuestras asistentes se comunicará contigo para fijar hora y fecha de su consulta
SOLICITA UNA CITA CON UNO DE NUESTROS ESPECIALISTAS DE RETINA
RETINOPATÍA DIABÉTICA
La retinopatía diabética es una complicación grave de la diabetes que afecta a los vasos sanguíneos que llevan la sangre a la retina.
RETINOPATÍA DIABÉTICA
La retinopatía diabética es una complicación ocular y vascular de la diabetes, que está causada por el deterioro de los vasos sanguíneos que irrigan la retina. Puede afectar a cualquier paciente con diabetes tanto de tipo 1 como de tipo 2. Cuanto más años de evolución se lleve más posibilidades hay de desarrollar una retinopatía. La enfermedad diabética es asintomática al principio, de ahí la importancia de realizar revisiones periódicas de la vista.
A veces el paciente no llega con síntomas, pero cuando se le realiza la revisión, presenta ya un fondo de ojo en el que el oftalmólogo ve que el colesterol se ha salido de los vasos sanguíneos y empieza a encharcarse la retina.
En el Ojo con retinopatía vemos exudados, hemorragias, Trombosis de vasos. Microaneurismas,
Ese es el primer paso de la retinopatía. Los vasos sanguíneos comienzan a fallar y sueltan suero, lo que provoca un engrosamiento de la retina, que afecta a la visión de forma progresiva. Primero por el centro, pero puede continuar evolucionando hasta la ceguera completa.
La diabetes lleva aparejados problemas vasculares que afectan a los miembros inferiores, corazón y, sobre todo, a los ojos, que es donde suele empezar y diagnosticarse este trastorno metabólico. Es precisamente en los vasos sanguíneos de la retina, que están entre los más pequeños del organismo, donde empieza la enfermedad. Mirando el fondo del ojo podemos ver cómo está el aparato circulatorio del paciente, por eso tiene tanta repercusión a todos los niveles.
Cuando la diabetes afecta a los ojos se habla de retinopatía diabética.
Solicita una cita en linea
Es muy fácil. Solo rellena el formulario y una de nuestras asistentes se comunicará en breve para fijar hora y fecha de tu consulta
AGUJERO MACULAR
El agujero macular es por lo general una consecuencia del envejecimiento, por lo que suele afectar a personas mayores de 60 años. El proceso de envejecimiento tiene dos efectos concretos en la estructura del ojo.
SÍNTOMAS
En la fase inicial de formación del agujero macular se produce una alteración de la visión que se traduce en visión borrosa, neblinosa o con ondulaciones. Si éste se agranda aún más puede aparecer un punto negro y distorsión en la visión central, que será tanto mayor cuanto mayor sea el área de la mácula que ha resultado afectada.
Cualquiera de estos síntomas de llevar a consultar inmediatamente con un oftalmólogo para que realice un estudio en profundidad de la estructura del ojo y en caso de que se confirme el diagnóstico pueda procederse a tratarlo de forma inmediata
CAUSAS
Por un lado, la mácula, que es la parte central de la retina, se hace cada vez más delgada. Por otro, se contrae el humor vítreo, una sustancia gelatinosa que en condiciones normales ocupa todo el interior del globo ocular.
El humor vítreo hace que la retina permanezca adherida a la mácula en vez de despegarse, si se separa tira de ella. Esto, unido al adelgazamiento de la mácula, favorece que la tensión generada produzca el desgarro de la parte central de la retina. Un agujero macular es una pequeña ruptura en la mácula, la parte del ojo responsable de la visión central. Además de la edad, la miopía, ciertas lesiones oculares o un proceso inflamatorio ocular de larga duración son otros factores de riesgo de sufrir un agujero macular.
TRATAMIENTO
El tratamiento del agujero macular es siempre quirúrgico y se realiza mediante un procedimiento denominado vitrectomía, con el fin de despegar el humor vítreo adherido a la mácula y reparar el desgarro que se ha producido.
Solicita una cita en linea
Es muy fácil. Solo rellena el formulario y una de nuestras asistentes se comunicará en breve para fijar hora y fecha de tu consulta
DESPRENDIMIENTO DE RETINA
La función de la retina es la de transformar en impulsos nerviosos las imágenes que inciden sobre ella y enviarlas al cerebro a través del nervio óptico. Esta fina capa de tejido nervioso recubre todo el interior del globo ocular y está adherida a otro tejido, conocido como epitelio pigmentario. El desprendimiento de retina se produce precisamente cuando ésta, aunque sólo sea en una pequeña zona de toda su extensión, se separa del tejido que le sirve de soporte, lo que hace que el área afectada deje de funcionar y pueda incluso romperse.Si no se trata rápidamente el problema el daño sufrido por la retina puede ser irreversible e incluso causar la ceguera.
El tipo más común de desprendimiento de retina con frecuencia se debe a un desgarro o perforación en dicha retina. A través de este se pueden filtrar los líquidos del ojo. Esto causa la separación de la retina de los tejidos subyacentes, muy parecido a una burbuja debajo de un papel decorativo.
Puede sucederles a personas de todas las edades pero es más común en personas mayores de 40. Este problema afecta más a los hombres que a las mujeres y a más blancos que afroamericanos.
Las personas que presentan más riesgos también:
Son extremadamente miopes o cortos de vista
Tienen un desprendimiento de retina en el otro ojo
Tienen una historia familiar de desprendimiento de retina
Tienen otras enfermedades o afecciones de la vista o del ojo
Han sufrido una lesión en el ojo
SÍNTOMAS
El desprendimiento de retina no causa dolor. Sus síntomas son siempre visuales. El primer síntoma apreciable suele ser la aparición brusca e intensa de lo que se denominan cuerpos o moscas flotantes, que en este caso se presentan como puntos oscuros que cambian de posición al mover el ojo. Sin embargo, los síntomas que deben suponer una alarma clara y que deben llevar a consultar de forma urgente con el oftalmólogo son los siguientes:
Se aprecian destellos luminosos.Una zona del campo visual queda tapada por una especie de cortina translúcida o gota de agua.
Si se aprecia una distorsión de las imágenes o una severa disminución visual, puede significar que la zona afectada ha sido la mácula, es decir la parte central de la retina situada en el fondo del ojo.
Con estos síntomas puede producirse una apreciable pérdida de agudeza visual.
CAUSAS
Las causas por las que se puede producir un desprendimiento de retina son muy distintas. Habitualmente existe una predisposición personal o familiar a tener una retina débil. Otra posible causa que facilita la aparición del desprendimiento de retina es la miopía magna.
En personas sanas, sin embargo, puede suceder como consecuencia de un traumatismo directo sobre el globo ocular.
Pero también cabe la posibilidad que sea una complicación propia de otras enfermedades oculares en las que se produzca inflamación y hemorragias internas.
Otro tipo de desprendimientos son los ocasionados por la diabetes. Una de las complicaciones más severas de la retinopatía diabética avanzada es el desprendimiento de retina por tracción. Son casos muy complejos de solución quirúrgica y que conllevan una severa limitación visual.
TRATAMIENTO
Reconocer los síntomas y reaccionar inmediatamente acudiendo a un servicio de urgencias con atención por especialista es fundamental, ya que el desprendimiento de retina puede causar daños irreparables si no se trata en sus fases iniciales. El desprendimiento de retina es una patología de atención prioritaria en oftalmología y no se debe demorar su tratamiento.
CIRUGÍA
Las opciones actualmente disponibles para el tratamiento del desprendimiento de retina son diferentes y puede ser necesario combinar varias de ellas:
Fotocoagulación con láser.
Los desgarros producidos en la retina se aislan cauterizando con un láser la zona afectada, lo que se realiza a través de la pupila de forma ambulatoria.
Crioterapia.
También se realiza a través de la pupila y se utiliza el frío para cauterizar la rotura de la retina.
Retinopexia neumática.
Consiste en aplicar una sección de retina desprendida mediante la inclusión de una burbuja de gas en el interior del ojo. Después suele aplicarse láser o frío. El gas hace presión y recoloca la retina desprendida. Este gas se reabsorberá por sí solo.
Cirugía escleral.
La reparación de la rotura de la retina se realiza aplicando una presión externa sobre el globo ocular, mediante la colocación de una banda de silicona (explante) en torno a la esclera, que es la capa de tejido más exterior del ojo. De esta manera aproximamos la pared del globo ocular a la retina desprendida. Esta técnica suele combinarse con un drenaje trasescleral, por punción, del líquido subrretiniano. Asimismo, precisa asociación de láser o frío para sellar los desgarros que originaron el desprendimiento de retina.
Vitrectomía.
Consiste en vaciar el vítreo del interior del globo ocular liberando fracciones internas y dando elasticidad a la retina desprendida. Después se drena el fluido que ha desprendido la retina con un caeite pesado y se sustituye el vítreo por gas aceite silicona que mantendrán la retina en contacto con la pared del globo ocular. Esta técnica también requiere la aplicación de láser o frío sobre los desgarros . Puede combinarse con una cirugía escleral.
Es muy fácil. Solo rellena el formulario y una de nuestras asistentes se comunicará en breve para fijar hora y fecha de tu consulta
EDEMA MACULAR
El edema macular se produce por la acumulación en la mácula del exudado líquido que sale de los vasos sanguíneos que irrigan la retina, bien porque éstos son anómalos o porque sus paredes son demasiado delgadas, lo que causa su dilatación y aumento de la permeabilidad. Aunque puede ser consecuencia de un procedimiento de cirugía ocular, lo habitual es que se trate de una complicación de diferentes patologías oculares, como la uveítis, distintos tipos de retinitis y retinopatía diabética, trombosis venosa de la retina, etc. Las causas más frecuentes son la retinopatía diabética y el edema secundario atrombosis venosas.
SÍNTOMAS
Hay que tener en cuenta que la mácula es la parte central de la retina y permite enfocar y ver con detalle cualquier objeto, permitiendo realizar actividades como leer, coser, enhebrar una aguja etc.
En consecuencia, los síntomas del edema macular afectan a la visión central, pudiéndose apreciar visión borrosa y distorsión de las líneas. Si no se trata adecuadamente, el paciente puede llegar a tener muy limitada la visión central.
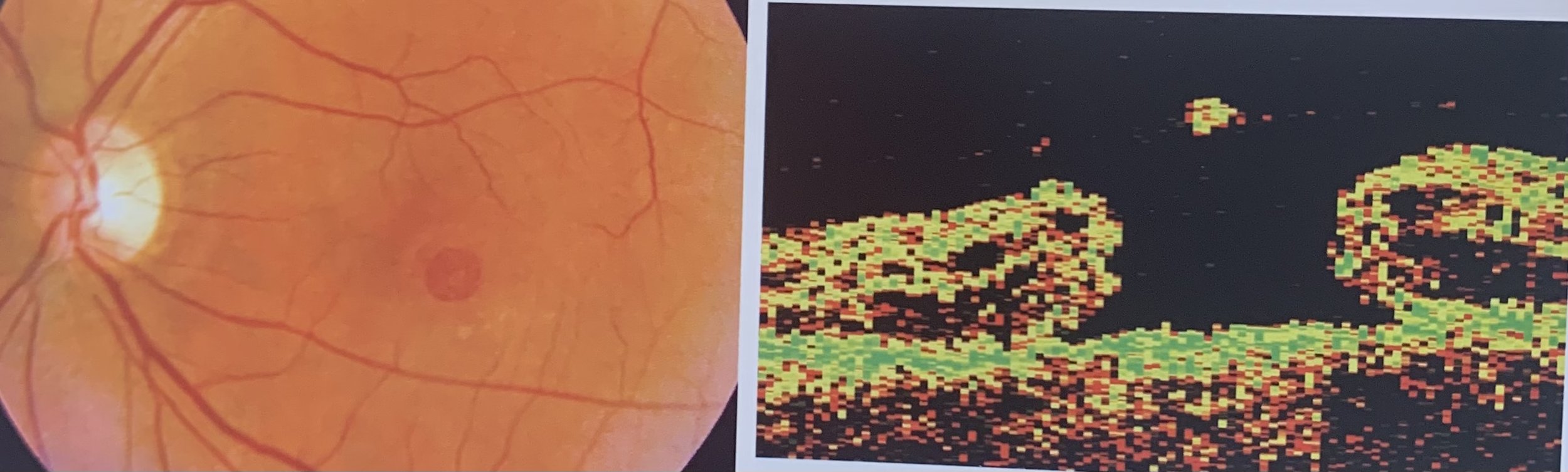
Tomografia dede Retina. OCT
TRATAMIENTO
El tratamiento del edema macular dependerá de cuál sea la causa, el grado de evolución y si es focal o difuso; y se determinará en función de las características de cada paciente. Cabe la opción de un tratamiento farmacológico con colirios, o inyecciones intraoculares y perioculares. Entre estos medicamentos destacan los denominados antiangiogénicos, que actúan sobre el factor de crecimiento endotelial.
Este factor es responsable de la formación de vasos sanguíneos anormales y del aumento de la permeabilidad vascular.
Los fármacos antigangiogénicos permiten reducir la formación de nuevos vasos anómalos (neovascularización) y evitar la pérdida de líquido, aunque su efectividad es sólo temporal.
Otras opciones de tratamiento se centran en la fotocoagulación con láser de los puntos de los vasos sanguíneos en los que se produce la pérdida de líquido que se acumula en la mácula alterando su funcionalidad.
En los casos más graves puede ser necesario realizar una cirugía de vitrectomía.
La vitrectomía es una intervención quirúrgica en la que se extrae el gel transparente que llena el globo ocular (humor vítreo) para acceder a la retina y tratar los vasos anómalos y eliminar las posibles bandas fibrosas que puedan ejercer una tracción sobre la retina, con el subsiguiente riesgo de que se desgarre y se produzca un desprendimiento de retina.
RESULTADOS
En la actualidad, el tratamiento de elección son las inyecciones intravítreas (en el interior del globo ocular) de los fármacos antiangiogénicos. Se deben realizar tantas inyecciones como precise el ojo para controlar y reducir el edema macular. Las inyecciones intravítreas son el único tratamiento que consigue mejorías visuales en un 30-35 % de los casos.
El tratamiento con láser permite la estabilidad visual pero deja cicatrices permanentes por lo que su uso debe ser limitado. Por último, la vitrectomía solo debe realizarse en casos con tracción confirmada y que no mejoren con los tratamientos anteriores.
Es muy fácil. Solo rellena el formulario y una de nuestras asistentes se comunicará en breve para fijar hora y fecha de tu consulta
DEGENERACIÓN MACULAR ASOCIADA A LA EDAD
La degeneración macular asociada a la edad (DMAE) es una enfermedad frecuente en las personas mayores causada generalmente por el proceso de envejecimiento que afecta a los tejidos del ojo, especialmente a la retina y en concreto a la mácula, la parte central de la anterior, que es en la que se localiza la visión central, aquélla que permite enfocar los objetos y diferenciar los detalles más pequeños a la hora de realizar actividades como leer o enhebrar una aguja.
QUÉ ES, CAUSAS Y TIPOS
Existen, no obstante, otros factores que pueden aumentar el riesgo de que una persona sufra esta patología ocular: antecedentes familiares de degeneración macular, tabaquismo, colesterol elevado y ojos claros. Puede afectar a uno o los dos ojos y ocasiona un deterioro progresivo de la vista. Por lo general se mantiene la visión periférica, pero genera una situación invalidante en la visión central.
Existen dos formas de esta enfermedad:
DMAE seca o atrófica. Es la más frecuente (80% de los casos) y también la más benigna, ya que su progresión es más lenta, aunque puede evolucionar hacia la forma húmeda, que es más agresiva. Su principal característica es que se produce un adelgazamiento del tejido de la mácula que puede producir la atrofia de alguna de sus partes o formarse depósitos de desechos que la retina no puede eliminar y se acumulan en su parte posterior (drusas).
DMAE húmeda o exudativa. Se produce a causa del crecimiento de vasos sanguíneos anómalos que exudan sangre y fluidos que se depositan y acumulan en la mácula. Tiene peor pronóstico que la forma seca y la pérdida de agudeza visual es más rápida si no se recibe el adecuado tratamiento. El tratamiento permite frenar o ralentizar el desarrollo de la enfermedad.
SÍNTOMAS
Los síntomas de la degeneración macular asociada a la edad (DMAE) afectan fundamentalmente al deterioro progresivo de la visión central, que se vuelve borrosa y distorsionada, mientras que no afecta a la visión periférica. Este deterioro de la vista se asocia a los siguientes aspectos de la visión:
Visión Borrosa
Aunque se mantiene la capacidad para distinguir los colores, estos se aprecian de forma distorsionada (discromatopsia).
Se distorsionan también las líneas rectas, y las cosas se ven con un tamaño diferente al real (metamorfopsia).
Se necesita aumentar la luminosidad para poder leer.
Se produce el deslumbramiento cuando se mira a una fuente de luz.
Una manera de sospechar que se tiene esta patología ocular es mirando el reloj, a cierta distancia, ya que se puede ver perfectamente la esfera del mismo, pero no distinguirse las agujas o verlas onduladas. No obstante, lo mejor es conseguir la llamada rejilla de Amsler y mirarla a una distancia de 30-40 centímetros.
Es una cuadrícula con líneas horizontales y verticales y un punto central. Si se aprecian zonas borrosas o más oscuras que otras y las líneas se ven distorsionadas, puede ser un signo de DMAE y deberá consultarse lo antes posible con un oftalmólogo.
TRATAMIENTO
Si no es de forma casual en una revisión oftalmológica, lo habitual es que la degeneración macular asociada a la edad se detecte cuando ya se ha producido un deterioro apreciable de la visión central, generalmente en un solo ojo, aunque es posible que posteriormente se de también en el otro.
Si se trata de una mácula seca o atrófica, no hay posibilidad de tratamiento eficaz. No obstante se suele prescribir un complejo vitamínico que ayuda a frenar la progresión de la enfermedad.
En el caso de la mácula húmeda o exudativa, en la actualidad se trata con inyecciones intraoculares de medicamentos antiangiogénicos dirigidos a bloquear la formación de nuevos vasos, que es la causa de la acumulación líquido en la mácula. La aplicación del tratamiento se realiza en el hospital de forma ambulatoria. Existen actualmente en el mercado tres tipos distintos de fármacos antiangiogénicos. Su oftalmólogo le
Resultados
No es habitual que una persona con degeneración macular asociada a la edad que está siendo tratada sufra la pérdida total de la visión en el ojo afectado, pues incluso en los casos más graves se conservará la visión periférica
El tratamiento con la inyección intraocular de fármacos antiangiogénicos permite que después del primer año de tratamiento el 70% de los pacientes no haya perdido visión y que al menos un 40% de ellos puedan incluso conducir.
Es muy fácil. Solo rellena el formulario y una de nuestras asistentes se comunicará en breve para fijar hora y fecha de tu consulta
MEMBRANA EPIRRETINIANA MACULAR
La membrana epirretiniana macular (MEM) supone el crecimiento de un tejido en la superficie de la retina en el área macular, que se puede contraer produciendo disminución de visión y deformación de las imágenes.
CAUSAS
Algunas personas desarrollan sobre la retina una tejido llamado Membrana Epirretiniana Macular.
Este tejido se ubica en la Mácula, zona de la retina encargada de la visión central.
La Membrana Epirretiniana Macular se desarrolla generalmente cuando se produce un desprendimiento del vítreo posterior. Las células del humor vítreo que quedan aisladas sobre la retina proliferan y forman este tejido.
SÍNTOMAS
Muchas personas que tienen esta membrana epirretiniana macular no lo saben, ya que esta patología puede ser asintomática. Esto se debe a que estas membranas son transparentes y permiten que las imágenes lleguen correctamente al fondo del ojo. Sin embargo, en un pequeño porcentaje de los pacientes que las tienen, estas membranas se contraen y al encontrarse adheridas a la retina, arrugan su zona central, lo que provoca que el paciente sufra una pérdida de la visión central y para solucionar el problema puedan necesitar cirugía.
TRATAMIENTO
En algunos casos el paciente puede necesitar cirugía en este caso se realizará una Vitrectomía, que es la técnica quirúrgica fundamental en retina.
La Vitrectomía permite acceder a la retina, retirar el humor vítreo, teñir las membranas con un colorante para poder verlas, retirarlas, pelándolas de la superficie de la retina, con una pinza.
Es muy fácil. Solo rellena el formulario y una de nuestras asistentes se comunicará en breve para fijar hora y fecha de tu consulta